(關鍵字:川崎症、血管炎)

|
川崎症是1967年首次被日本兒科醫生Tomisaku Kawasaki所描述。他總結出一組以發燒、紅疹、結膜炎(紅眼)、咽峽炎(咽喉部和口腔粘膜充血)、手足腫脹以及頸部淋巴結腫大為主要表現的疾病,並稱之為皮膚粘膜淋巴結症候群。
川崎病臨床診斷條件需要持續高燒超過五天,並包括以下5種症狀的其中4種以上

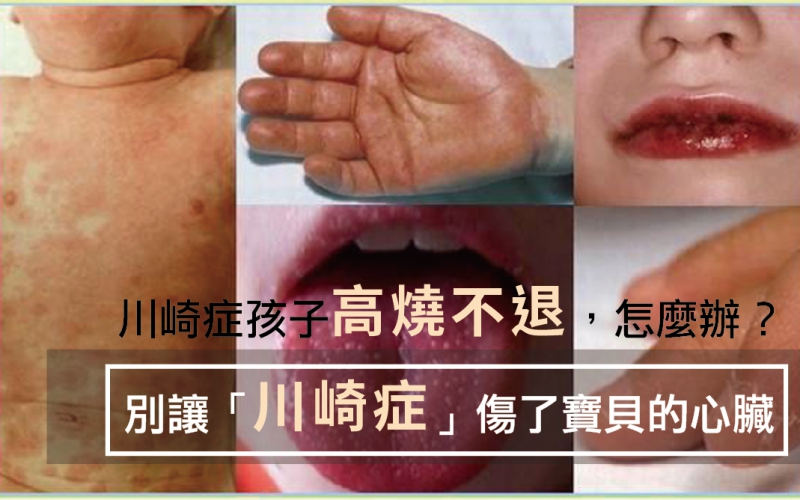
(1) 雙眼眼白充血,但無分泌物。
(2) 口腔黏膜,嘴唇鮮紅乾裂出血,舌頭表面有草莓舌變化,喉嚨紅。
(3) 非化膿性單側頸部淋巴腺腫大。
(4) 身體軀幹出現多型性紅斑,包括肛門周圍的發紅與落屑卡介苗注射部位周圍的發紅。
(肛門及卡介苗注射處的變化,大都很早出現)
(5) 手掌與腳掌發紅腫脹由手指與腳趾尖端開始的脫皮。
延伸閱讀:白斑症/文: 許錦銓醫師
辨識川崎症有5大口訣「1個嘴巴草莓舌,2個眼睛紅通通,3隻手指摸到淋巴結,4肢末端紅腫,5天發燒合併很多皮膚症。」
但若僅有高燒及二至三種相關表現,卻已發現有冠狀動脈病變,可診斷為非典型川崎病。

川崎症是一好發於小孩的血管炎疾病,喜侵犯中型動脈,尤其是冠狀動脈,發病原因不明,好發於東方民族。台灣5歲以下兒童發生率約千分之0.6至0.7左右。一般相信是由感染所誘發,跟基因體質相關。
在長期併發症方面,日本的經驗已發現許多病患在罹患川崎症20、30年後,有機會發生早發性冠心病,引起心絞痛、心肌梗塞,或心律不整等症狀。
治療方面,因為病因未明,所以此病沒有針對病原的特殊療法。急性期常合併使用靜脈注射高劑量免疫球蛋白與高劑量阿斯匹林(Aspirin),退燒後改使用低劑量的阿斯匹林。如已併發冠狀動脈瘤形成的病患,則需要繼續長期追蹤治療。
延伸閱讀:我又不胖怎麼會有脂肪瘤?/文:夏明輝醫師
1.川崎症真正原因未明。川崎症可能是由某種病原體感染後,引起特定體質的宿主產生過度之免疫反應或反應失調,進而造成全身性的血管發炎。
2.診斷方面仍需靠臨床症狀的組合,但有一些輔助性的指標可用於提高診斷的正確率,尤其是非典型川崎症。
3.冠狀動脈病變仍是川崎症最嚴重的後遺症,尤其是冠狀動脈瘤的產生,追蹤方面還是以心臟超音波為最主要的工具。
(關鍵字:川崎症、血管炎)
您可能也喜歡的文章:
 |
➤甲狀腺機能低下/文:夏明輝醫師 |
 |
➤初診斷糖尿病人需要知道的10件事/文:林黑潮醫師 |
 |
➤你忽略了成人健康檢查嗎?/文:陳韋螢醫師 |